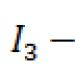Существует ряд нарушений, которые могут негативно отразиться на развитии ребенка в утробе матери. Особенное внимание следует уделить такому отклонению, как плацентарная недостаточность при беременности. Если данная патология сильно выражена, снизится обеспечение оболочки питательными веществами, а также кислородом. В итоге может развиться гипоксия, которая является серьезной угрозой для жизни малыша.
Вконтакте
Роль плаценты
Благодаря плаценте, которая развивается во время беременности, обеспечивается связь между организмом будущей мамы и малышом . Она снабжает плод кислородом, специальным питательным веществом, а также обеспечивает иммунной защитой. Плацента является барьером, который не дает поступить к плоду вредным токсинам, бактериям, вирусам. При этом малыш растет и правильно развивается.
В случае плацентарной недостаточности возникают следующие отклонения:
- нарушается газообмен плода;
- происходит задержка в развитии;
- повреждаются центральные системы, в частности иммунная, нервная, эндокринная.
 Такие нарушения могут привести к гибели плода. Плацентарная недостаточность при беременности относится к клиническому синдрому, который обусловлен морфологическим и функциональным изменением.
Такие нарушения могут привести к гибели плода. Плацентарная недостаточность при беременности относится к клиническому синдрому, который обусловлен морфологическим и функциональным изменением.
Острая плацентарная недостаточность развивается, когда происходит нарушение кровообращения в матке и плаценте .
В зависимости от своего характера это состояние может быть разных типов.
Если снижается кровоток, то есть его скорость в маточно-плацентарной системе, то наблюдается гемодинамическая патология. Также следует выделить плацентарно-мембранное нарушение и клеточно-паренхиматозное.
Такие изолированные повреждения бывают довольно редко, поскольку все они тесно связаны между собой. Если произошли изменения в каком-то одном нарушении, то это повлечет изменения и новые патологии. Поэтому когда доктор ставит диагноз, то он указывает на первичную или вторичную недостаточность .
Причины и последствия ФПН
ФПН при беременности может иметь различные причины, которые способствуют ее развитию. В частности, всему виной могут заболевания:
- нейроэндокринные,
- легочные,
- почечные,
- сердечно-сосудистые.
Если у беременной анемия, в таком случае недостаточность может появиться из-за такой причины, как . Когда есть проблемы со свертываемостью крови, то появляется микротромб, нарушающий плацентарный кровоток.
Фетоплацентарная недостаточность при беременности приводит к кислородному голоданию малыша . При этом происходит задержка в развитии. В это время плод может пострадать от инфекций, которые развиваются внутри утробы. Также могут начаться роды раньше срока из-за сбоя гормональных функций плаценты или появятся различные аномалии.
 Признаки фетоплацентарной недостаточности зависят от вида недуга. Если у будущей мамы хроническая форма, то симптоматика не проявляется.
Признаки фетоплацентарной недостаточности зависят от вида недуга. Если у будущей мамы хроническая форма, то симптоматика не проявляется.
Самочувствие удовлетворительное, поэтому о наличии заболевания женщина может даже не догадываться. Наличие этого отклонения будет заметным только после прохождения УЗИ.
Однако дополнительными признаками может быть то, что при этой патологии рост живота у женщины замедлен.
Это свидетельствует о задержке созревания плода . В то же время самостоятельно определить такие отклонения невозможно. Поэтому только доктор после планового обследования сможет зафиксировать данную болезнь.
При наличии кровяных выделений следует сразу обратиться к врачу.
Симптоматика
Такой плацентарный недуг имеет ряд симптомов, на которые стоит обязательно обратить внимание, чтобы своевременно обратиться к врачу. Итак, при недостаточности могут наблюдаться различные признаки, но здесь многое зависит от формы заболевания:
- Если у беременной декомпенсированный тип болезни, то во время этого появляются беспорядочные движения плода в утробе . При обращении к врачу он заметит тахикардию у будущей матери, а у ребенка биение сердца замедляется.
- Особенно опасным является , при котором поступление кислорода малышу происходит в ограниченном количестве. Если такое отклонение сформируется на ранней стадии, то это может привести к выкидышу.
- Когда из влагалища выделяется кровь, то это проявление нельзя игнорировать. Данный патологический процесс может говорить об отслойке и раннем старении плаценты .
- Если развивается хроническая плацентарная недостаточность, то здесь симптоматика не выражена, она может и вовсе отсутствовать.
Возникновение хронической патологии можно определить только благодаря ультразвуку и другим методам обследования.
Виды патологии
Данную патологию делят на первичную и вторичную. Первый тип недостаточности может быть до наступления 16-й недели и образуется он в случае отклонения в процессе плацентации. Второй вид болезни развивается уже на более поздних сроках, когда плацента сформировалась. Вторичная форма образуется из-за влияния внешних факторов , которые имеют непосредственное отношение к ребенку и плаценте.
Следует выделить и такие типы заболевания:
- компенсированный,
- декомпенсированный.
Первая форма недуга образуется, когда наблюдается сбой в процессах функционирования плаценты. Если у пациентки последняя форма заболевания, то здесь поражена фетоплацентарная система, произошли необратимые процессы. При таких условиях беременность не может протекать нормально.
Во время плацентарной недостаточности может происходить задержка развития плода, но такое отклонение может и отсутствовать.
Хроническая форма
 Как при любом другом заболевании, у беременной может наблюдаться не только острая, но и хроническая
Как при любом другом заболевании, у беременной может наблюдаться не только острая, но и хроническая
При этом первый тип болезни возникает гораздо реже, чем второй.
Острая форма происходит при отслойке плаценты во время родов, а хроническая появляется на различных сроках.
Ее могут спровоцировать следующие факторы:
- если первая беременность протекает у женщин за 35 лет;
- когда будущая мама плохо питается;
- при психоэмоциональной перегрузке;
- в случае железодефицитной анемии;
- во время эндокринных болезней или инфекций, которые передаются половым путем;
- если женщина болеет хроническими гинекологическими недугами.
Важно! Одним из самых значимых факторов риска считается экстрагенитальное отклонение, во время которого поражаются сосуды, повышается давление. Это может быть гипертоническое заболевание.
Вызвать хроническую форму патологии могут и болезни, которые начали проявляться во время вынашивания плода , в частности гестоз, урогенитальная инфекция.
Методы лечения
Риск развития такого заболевания присутствует у всех женщин. Поэтому очень важно ознакомиться не только с тем, что такое ФПН при беременности, но и с методами лечения. Перед тем как назначить терапию, врач должен провести обследование, а также следует пройти УЗИ, где будут определены и сравнены с нормой показатели веса малыша и его роста. Если в этих показателях будут прослеживаться значительные отклонения, например непропорциональность, тогда доктор пропишет дополнительное обследование. Если диагноз после диагностики подтвердится, то лечение будет проходить в стационарных условиях.
Обязательными методами терапии являются медикаментозные препараты , которые назначаются в зависимости от причин образования болезни. Медикаменты, улучшающие деятельность плаценты, должны:
- повысить качество маточно-плацентарного кровотока;
- обеспечить профилактику по удалению задержки в развитии.
При беременности лечение такого отклонения поможет определить дату ранних родов, а также выбрать родоразрешение.
 Врожденная патология может образоваться по причине повышенного уровня гомоцистеина
, который содержится в крови.
Врожденная патология может образоваться по причине повышенного уровня гомоцистеина
, который содержится в крови.
Это вещество повреждает сосудистую стенку, развивает депрессивность, а также способствует образованию и других отклонений.
Чтобы снизить концентрацию данной аминокислоты, понадобится препарат, который содержит витамины В12 и В6, фолиевую кислоту.
Эти вещества содержит ангиовит, который принимается каждый день по одной таблетке на протяжении месяца.
Можно воспользоваться и таким лекарством, как трентал, который расширяет сосуды и обладает ангиопротективным, антиагрегантным действием. Благодаря ему улучшается микроциркуляция, активизируется деятельность сосудов и снижается их сопротивление. Это средство рекомендуется пить до 800 мг в сутки.
При назначении медикаментозной терапии учитывается и хронические болезни беременной. Если она страдает от сахарного диабета, то следует использовать антикоагулянтные, гиполипидемические медикаменты . Чтобы обеспечить профилактику недостаточности, следует устранить или корректировать факторы риска.
Обратите внимание! Среди препаратов следует обращать внимание на те, которые будут безопасными для вынашивания ребенка.
Профилактика ФПН тоже возможна, при этом используются средства для разжижения крови, расширения сосудов, действие которых направлено на повышение положительных свойств кровообращения.
Полезное видео: плацентарная недостаточность, признаки, последствия
Вывод
Фетоплацентарная недостаточность является очень серьезной болезнью, она может привести к непоправимым последствиям. Комплексное лечение должно проводиться врачом в стационаре, а самолечение может только усугубить положение. Если факторы риска присутствуют, то следует обратить внимание на питание, витамины и мягкие седативные средства.
Вконтакте
Плацентарная недостаточность при беременности оказывает негативное влияние на развитие плода. Если нарушения сильно выражены, то функциональная способность оболочки обеспечивать питательными веществами и кислородом снижается. Развивается гипоксия, что угрожает жизни младенца.
Симптомы плацентарной недостаточности при беременности
Недостаточность плаценты при беременности проявляется в зависимости от формы патологии:- При хроническом компенсированном виде выраженные симптомы отсутствуют. Определить, что развивается маточная плацентарная недостаточность можно только с помощью ультразвука и других обследований.
- Декомпенсированная - характеризуется беспорядочными движениями плода внутри утробы. Врач может заметить признаки тахикардии (повышенное сердцебиение), позднее брадикардии (замедленное биение сердца), у ребенка.
Одним из самых опасных симптомов является наличие кровяных выделений из влагалища, что свидетельствует о патологических процессах – отслойке или преждевременном старении плаценты.
Причины плацентарной недостаточности при беременности
Причины, при которых заболевание получает свое развитие, условно можно поделить на две категории. Первичные - подразумевают изначально не правильно сформировавшуюся плаценту и вторичные, которые сформировались под влиянием различных факторов уже в период вынашивания.Среди основных причин выделяют:
- наследственные болезни или генетические нарушения;
- инфекционные реакции в организме матери;
- ограниченное продуцирование прогестерона;
- возраст женщины старше 35 лет;
- курение и злоупотребление алкогольными напитками;
- отсутствие нормального питания;
- контакты с вредными химическими веществами при профессиональной деятельности;
- предыдущее прерывание, в том числе и аборты;
- конфликт резус-факторов;
- аномальное строение матки.
Воспалительные реакции угрожают проникновением к малышу вредоносных бактерий. Последствия такого патологического процесса, на поздних сроках, чаще всего зависят от типа инфекции или вируса.
Фетоплацентарная недостаточность при беременности
Фетоплацентарная недостаточность (ФПН) при беременности – это патологический процесс, который значительно снижает кровоток между женщиной и младенцем. Ситуация также опасна тем, что плацента уменьшает поставку кислорода и питательных веществ к плоду. Синтез гормонов становится замедленным, при этом страдает нормальное формирование малыша, существует опасность возникновения врожденных пороков.Различают несколько форм ФПН:
- нарушение гемодинамической функции;
- патология, связанная с переносом веществ.
Хроническая форма сопровождается гестозом, а лечение проводится под постоянной угрозой прерывания, что не редко заканчивается, на третьем триместре, родовой деятельностью раньше обозначенных сроков.
Причины формирования заболевания в основном зависят от продуцирования гормонов. Это сказывается на длительном перенашивании ребенка и опасности возникновения гипоксии.
Инфекционные заболевания, которые развиваются во влагалище, по восходящему пути проникают к плаценте. Таким образом, вредоносные микроорганизмы снижают защитный барьер, заражают плодную оболочку, способствуют инфицированию младенца внутри утробы.
Сбой выделительной функции при приводит к маловодию или, наоборот, к многоводию при сахарном диабете.
Но, основная опасность состоит в задержке развития плода, сопровождающаяся прогрессирующей гипоксией.
Признаки и ощущения заболевания индивидуальны для каждой женщины. При осмотре врачи могут ее заподозрить благодаря измерению размеров живота и соотношению высоты стояния маточного дна. Незначительные симптомы и подозрения специалистов говорят о необходимости пройти ультразвуковое исследование, чтобы определить патологию на более раннем сроке и начать ее лечение.
Лечение плацентарной недостаточности
На УЗИ определяют и сравнивают с нормальными показателями вес и длину ребенка. В случае значительных отклонений, особенно, если наблюдаются непропорциональные показатели (длина - норма, вес – отстает), назначаются дополнительные исследования.После всех диагностических процедур и подтверждения диагноза, в условиях стационара проводится лечение, которое подразумевает назначение препаратов в зависимости от основной показателей возникновения патологии.
Выделяют главные цели для улучшения функциональности плаценты:
- повышение качества кровотока;
- профилактические меры по устранению задержки развития;
- определение даты приемлемых преждевременных родов и выбор родоразрешения.
Несмотря на достаточно высокий уровень развития акушерско-гинекологической и перинатальной областей медицины, маточно-плацентарная недостаточность остается основной причиной не только высокой смертности детей в перинатальном периоде, но и их заболеваемости в последующие периоды развития.
Эта патология на протяжении длительного времени не утрачивает своей актуальности и является одним из приоритетных направлений в современной медицинской науке.
Краткие данные статистики
Маточно-плацентарная недостаточность диагностируется в среднем у 3,5% беременных женщин без другой сопутствующей патологии и у 45% - с ее наличием. Она встречается в среднем более чем у 60% тех женщин, которые переболели бактериально-вирусной инфекцией внутренних половых органов, у 50-75% - с , у 32% - с , у 35% - с экстрагенитальными заболеваниями.
Об актуальности проблемы свидетельствуют и последствия этой патологии - высокая перинатальная смертность, которая составляет около 50% среди недоношенных новорожденных и 10,3% из числа доношенных, симптоматика дезадаптации в раннем послеродовом периоде - у 30% новорожденных, высокий риск поражения центральной нервной системы - почти у половины. Степень этих нарушений в перинатальном периоде определяет уровень отставания в психомоторном и физическом развитии новорожденных.
Что такое плацентарная недостаточность
Плацента является временным органом, который развивается при беременности и обеспечивает связь плода с организмом матери. Благодаря системе «организм матери – плацента – плод», последний через сложную систему кровообращения обеспечивается кислородом, питательными веществами, гормонами, иммунной защитой. Через нее в обратном направлении удаляются углекислый газ и продукты метаболизма.
Плацента также служит барьером, предотвращающим поступление к плоду многих токсических и вредных веществ, бактерий и вирусов, в ней вырабатываются некоторые гормоны и иммунные комплексы и т. д.
То есть вся неразрывная система «мать – плацента – плод» полностью обеспечивает нормальный рост и развитие плода. Недостаточность маточно-плацентарного кровотока, в основе механизмов развития которой лежат микроциркуляторные расстройства, способна привести к нарушению газообмена плода, задержке его развития, повреждению центральной нервной, иммунной и эндокринной систем или его гибели.
Плацентарная недостаточность является клиническим синдромом, обусловленным различными морфологическими и функциональными изменениями, а также нарушениями приспособительных компенсаторных механизмов, которые обеспечивают полноценность органа (плаценты) в функциональном отношении.
Таким образом, эта патология представляет собой результат сложной реакции плаценты и плода на патологические изменения в материнском организме, который проявляется комплексом расстройств плацентарных функций - метаболической, эндокринной и транспортной.
Причины патологии и механизмы ее формирования

Многочисленные причины развития недостаточности плаценты объединены в две большие группы — эндогенные и экзогеннные.
I. Эндогенные
К ним относятся генетические и эндокринные, инфекции вирусные и бактериальные, ферментативная недостаточность ткани децидуальной (отпадающей) оболочки, представляющей собой измененный при беременности слой эндометрия и принимающей участие в защите и питании плодного яйца.
В результате воздействия этих факторов до 16-й недели беременности формируется первичная плацентарная недостаточность, которая проявляется в нарушениях анатомического строения, прикрепления и расположения плаценты, дефектах в ее кровоснабжении, нарушениях в процессах созревания хориона.
При первичной недостаточности формируются врожденные пороки плодного развития или возникает неразвивающаяся беременность. Последняя клинически проявляет себя на ранних сроках самопроизвольным выкидышем, а на более поздних сроках беременности - угрозой ее прерывания.
II. Экзогенные (внешние)
По отношению к плоду являются причиной недостаточности плаценты после 16-й недели беременности, то есть после того, как она уже сформировалась (вторичная недостаточность), что приводит к ограничению снабжения плода энергетическими и пластическими материалами.
Клинические проявления вторичной плацентарной недостаточности - развитие хронической формы гипоксии и внутриутробной задержки развития плода. Причинами могут быть различные акушерско-гинекологические заболевания и осложнения течения беременности, приводящие к нарушениям плодово-плацентарного или/и маточно-плацентарного кровообращения.
Однако в результате исследований была доказана условность такого деления, поскольку первичные нарушения в значительном проценте случаев способны трансформироваться во вторичные, а последние могут формироваться уже на ранних сроках беременности на фоне скрыто протекающих патологических изменений.
Эндогенные причины не диагностированных в первой половине беременности нарушений, связанных с плацентацией, могут привести к плацентарной недостаточности во второй половине беременности и тяжелому течению последней.
Из-за многочисленности, разнообразия и неоднозначности влияния причинных факторов более целесообразным оказалось выделение и объединение факторов риска, способствующих формированию патологии, в четыре группы:
- Анамнестические акушерско-гинекологические особенности - наличие у имеющихся детей пороков развития или генетически обусловленных заболеваний, нарушения менструального цикла, заболевания (в прошлом) гинекологического характера и хирургические вмешательства, связанные с ними, самопроизвольные выкидыши и привычное невынашивание беременности, перинатальная смертность и первичное бесплодие, осложнения во время предыдущих беременностей и родов.
- Особенности настоящей беременности. Лидирующие места отводятся хронической вирусно-бактериальной инфекции внутренних половых органов матери и инфицированию плода. Особое значение придается , способной распространяться как восходящим, так и гематогенным путем. Кроме того, к этой группе относятся гестозы, угроза прерывания беременности, несовместимость матери и плода по резус-фактору, антифосфолипидный синдром, аномальное расположение или прикрепление плаценты, наследственные или врожденные заболевания у плода или у матери, в том числе инфантилизм половых органов.
- Наличие у женщины соматической патологии - эндокринной (тиреотоксикоз или гипотиреоз, сахарный диабет, нарушение функции коры надпочечников), сердечно-сосудистой (гипертоническая болезнь и сердечная недостаточность), кроветворной, хронических заболеваний легких или мочевыводящей системы (хронические гломерулонефрит и пиелонефрит).
- Социально-бытовые и другие факторы - возраст беременной меньше 18 или превышает 30 лет, недостатки питания, курение, употребление наркотических средств и алкогольных напитков, психоэмоциональные и физические перегрузки, профессиональные вредности, связанные с ионизирующей радиацией, электромагнитным излучением, химическими, в том числе и лекарственными веществами.
Как правило, в развитии патологических процессов участвуют несколько факторов, один из которых играет ведущую роль на определенном этапе плацентарного развития и функционирования.
Патогенез заболевания

Формирование недостаточности плаценты под влиянием факторов риска обусловлено следующими взаимосвязанными механизмами:
- Патологическими изменениями маточно-плацентарного кровотока, которые приводят к расстройствам притока артериальной крови или/и оттока венозной крови из пространства между ворсинами хориона плаценты, замедлению скорости капиллярного кровотока в них, изменению реологических и свертывающих свойств материнской и плодной крови.
- Нарушениями в системе кровообращения «плод-плацента» и доставки плоду кислорода, в результате чего развивается патологический хронический процесс. Он заключается в последовательном развития в организме плода адаптивных реакций в виде стимуляции кроветворения и процессов глюконеогенеза, в постепенном перераспределении крови в целях снабжения кислородом жизненно важных органов (мозга, сердца, надпочечников).
- Плацентарно-мембранными расстройствами - нарушение структуры, изменение проницаемости, синтетической и метаболической функций клеточных плазматических мембран, функционирование которых зависит, в основном, от состава липидов в них и равновесия между процессами перекисного окисления последних и степенью антиоксидантной защиты плода и беременной женщины.
- Недостаточным развитием ворсин хориона, обусловленным нарушением формирования сосудистой сети ворсин или/и тканевой основы (стромы). Результатом этого является уменьшение площади тех структур, благодаря которым обеспечивается газообмен между материнской и плодной кровью. Кроме того, возможно и увеличение расстояния межворсинчатого пространства, в котором находятся материнская кровь и капилляры плодной системы кровообращения. Все это ведет к ишемии, нарушениям микроциркуляции и т. д.
- Снижением компенсаторно-приспособительной возможности системы «мать – плацента – плод». При дальнейшем развитии плацентарной недостаточности возникает «гипоксический стресс», который сопровождается компенсаторным увеличением поступления в кровь плода биологически активных веществ. В результате этого кровь еще больше перераспределяется, развитие плода замедляется, обменные процессы глюкозы в целях освобождения энергии происходят по анаэробному пути, который уже не в состоянии компенсировать возникший недостаток последней, постепенно угасают механизмы, обеспечивавшие централизацию крови в жизненно важных органах и т. д., наступает асфиксия плода.
Формы патологического процесса и некоторые возможности инструментальной диагностики

В зависимости от предполагаемого характера плацентарного поражения и преимущественной локализации патологических процессов недостаточность может быть:
- гемодинамической, характеризующейся снижением скорости кровотока в маточно-плацентарном и плодово-плацентарном русле;
- плацентарно-мембранной, заключающейся в сниженной возможности транспорта продуктов обмена веществ плацентарной мембраной;
- клеточно-паренхиматозной, связанной со снижением степени функциональной активности трофобластических клеток.
В клинической практике изолированные нарушения в одной из перечисленных структур встречаются крайне редко из-за их тесной взаимосвязи. Изменение в одной из них почти всегда становится причиной патологических изменений в другой. Поэтому некоторые практические врачи при постановке диагноза все-таки используют терминологию, в которой учитывается причинный фактор - первичная или вторичная плацентарная недостаточность.
В соответствии с клиническим течением различают формы:
- Острую, в развитии которой основная роль отводится нарушениям кровообращения в системе «матка – плацента».
- Хроническую.
Острая плацентарная недостаточность
Проявляется образованием обширных , с ретроплацентарным кровоизлиянием и формированием гематомы. Острая форма очень часто завершается гибелью плода и прерыванием беременности.
Хроническая
Сравнительно более частой формой является хроническая плацентарная недостаточность, которая встречается у каждой третьей беременной женщины, относящейся к группе риска лиц с перинатальной патологией. В ее возникновении главное значение имеют поздний гестоз беременных, изосерологичекая несовместимость крови беременной и плода, перенашивание беременности, угроза ее прерывания, анемия, соматические заболевания.
Хроническое течение может развиваться в первой половине беременности или с начала второй половины и длиться от недель до нескольких месяцев. Оно проявляется расстройствами трофической функции с последующими гормональными, а затем и газообменными расстройствами плацентарной функции. Основные механизмы - хроническое маточно-плацентарное перфузионное и микроциркуляторное расстройства.
Как определить плацентарную недостаточность?
По клиническим проявлениям различают следующие формы хронического течения:
- Компенсированная, характеризующаяся отсутствием нарушений состояния плода. Патология может быть выявлена только посредством специальных тонких исследований - определение концентрации специфических плацентарных ферментов и гормонов плаценты в крови беременной, проведение радиоизотопной плацентастинциграфии и другие. Эти исследования дают возможность выявить расстройство некоторых отдельных функций плаценты.
- Субкомпенсированная - общее состояние плода не страдает, но только в случае отсутствия каких-либо нагрузок на плодно-плацентарный комплекс. В результате диагностики с применением тестирования с различными нагрузочными пробами или стресс-теста, а также при схватках и потугах в родах выявляются признаки кислородного голодания (гипоксии) плода, которое возможно диагностировать с помощью кардиотокографии.
- Хроническая декомпенсированная плацентарная недостаточность, при которой нарушенное состояние плода выявляется даже без использования дополнительных нагрузочных проб и при отсутствии родовой деятельности.
Наиболее информативной объективной методикой диагностирования заболевания и выяснения возможностей компенсаторного характера материнско-плацентарно-плодной системы считается ультразвуковое исследование с в соответствующих сосудах.
Приблизительно на 28 неделе возможно определение амниотического индекса, степени зрелости плаценты и ее раннее старение, соответствие роста и массы тела плода возрастной норме, а также наличие у него пороков развития (например, сердечные пороки).
На 36 неделе после окончательного полного формирования и созревания плаценты не только в анатомическом, но и в функциональном отношении, придается особое значение ее толщине, степени старения и положению плода.
Любые отклонения от нормы на этих сроках беременности служат показанием для проведения ультразвукового исследования с допплерометрией. Наиболее часто определяется скорость кровотока в маточных артериях, пуповине и средней мозговой артерии плода, после чего производится расчет характера кривой по одному из таких показателей, как пульсационный индекс, индекс резистентности, но чаще - по показателю систоло-диастолического отношения.
На основе этой методики посредством сравнительной оценки построенных графиков кривых допплерометрических показателей скорости кровотока в соответствующих сосудах была предложена классификация нарушений артериальной гемодинамики в функциональной системе «мать-плацента-плод». В соответствии с ней различают гемодинамические расстройства:
- 1а степени - изменяется только маточный кровоток;
- 1б степени - только кровоток в сосудах плода;
- 2 степени - нарушения маточного и плодного кровообращения без критических значений этих показателей;
- 3 степени - критический уровень нарушения кровотока в пупочной артерии, который выражается нулевым или даже отрицательным значением показателей диастолической составляющей.
Как лечить патологию в этих случаях? При степенях 1а, 1б и при 2 степени необходимо только динамическое наблюдение за беременной женщиной с проведением кардиомониторного и допплерометрического контроля. При 3 степени, характеризующей недостаточность плаценты как декомпенсированную, женщина нуждается в досрочном родоразрешении.
Лечение плацентарной недостаточности и ведение родов

Эта патология связана с клеточно-тканевыми изменениями, происходящими в плаценте, в результате которых развиваются гемодинамические расстройства. Поэтому основной целью терапии являются:
- При сроке до 34 недель - сохранение и продление срока беременности в случаях выраженной незрелости плода и невозможности оказания ему необходимой помощи в послеродовом периоде.
- После 34 недель - выбор оптимального метода родоразрешения и своевременное его осуществление.
Для достижения первой цели необходима своевременная госпитализация в акушерско-гинекологическое отделение в соответствии со следующими показаниями:
- Наличие задержки развития плода.
- Наличие декомпенсированной недостаточности (независимо от степени), выявленной с помощью допплерометрического исследования.
- Нарушенное функциональное состояние плода, выявленное с помощью других методик.
Проведение комплексного лечения направлено на коррекцию кровообращения и микроциркуляции, профилактику или терапию нарушений реологических свойств крови и метаболических процессов.
Женщине в стационаре рекомендуется ограничение физической активности, назначаются ионофорез магния, физиопроцедуры на область надпочечников, электрорелаксация матки. Все это способствует расслаблению последней и улучшению кровоснабжения и гемоперфузии в плаценте. Также обязательной является обоснованная терапия гипертонической болезни, сердечной недостаточности, антифосфолипидного синдрома, сахарного диабета и т. д.
Медикаментозная терапия
Одним из факторов, приводящих к привычной невынашиваемости и развитию врожденной патологии у плода, является повышенный уровень содержания в крови женщины гомоцистеина, способствующего повреждению сосудистой стенки, развитию депрессивного состояния и т. д.
Снижению концентрации этой аминокислоты способствует препарат Ангиовит, в состав которого входят витамины “B 6 ”, “B 12 ” и фолиевая кислота (витамин “B 9 ”). Он выпускается в таблетках и предназначен для ежедневного (1 раз в день) приема в течение 1-го месяца.
Выраженными сосудорасширяющими, ангиопротективными, антиагрегационными и улучшающим микроциркуляцию свойствами обладает Трентал (Пентоксифиллин). Он способствует также активизации функционирования коллатеральных сосудов и снижению сосудистого сопротивления. Его применяют в таблетках в суточной дозе до 400-800 мг или в виде внутривенного капельного введения.
Из вазоактивных средств также используются Актовегин в сочетании с гексопреналином. Последний обладает стимулирующим воздействием на бета-2-адренорецепторы матки, вызывая ее расслабление (токолитический эффект).
Первый препарат назначается в растворе внутривенно капельно до 10 введений (в зависимости от результатов повторного проведения допплерографического исследования), одновременно применяется второй препарат внутрь в таблетках в суточной дозе по 0,25 мг-1,5 мг. В дальнейшем оба препарата могут назначаться внутрь (Актовегин - по 0,2 г).
При наличии тяжелой формы сахарного диабета или антифосфолипидного синдрома применяются препараты с антикоагулянтным, фибринолитическим, антиадгезивным, гиполипидемическим эффектами (Сулодексид, Фраксипарин, Гепарин, Ацетилсалициловая кислота).
Такие средства, как Пентоксифиллин и Дипиридамол в последние годы широко используются не только в целях лечения. Обладая антиагрегантным и ангиопротективным эффектами, эти препараты, включенные в программу комплексной терапии, помогают предотвратить плацентарную недостаточность. Назначение Дипиридамола возможно на любых сроках беременности в комбинации с противосвертывающими препаратами, а также с салициловой кислотой и с препаратами, понижающими и нормализующими артериальное давление.
Также в последние годы отдается предпочтение средствам, действующий компонент которых характеризуется комбинированной активностью в отношении сосудов и процессов метаболизма одновременно. Так, например, в случаях нарушения маточно-плацентарно-плодного кровообращения внутривенно капельно широко применяется раствор Триметилгидразиния пропионата.
Он восстанавливает равновесие в процессах доставки кислорода и потребления его клетками в ишемических условиях, обладает нейропротективным эффектом, способствует расширению мелких сосудов, стимулирует гликолиз без повышения потребности тканей в кислороде и т. д.
Ведение родов при плацентарной недостаточности и профилактика патологии
Оно заключается в своевременной диагностике функциональных нарушений плода, правильном определении их тяжести и готовности родовых путей к родам. Естественные роды возможны при готовности родовых путей к прохождению плода, удовлетворительном состоянии женщины и плода. Состояние последнего определяется с помощью ультразвукового исследования, функционально-нагрузочных проб, кардиотокографии и допплерометрии.
При отсутствии готовности родовых путей, при первых родах у возрастной беременной с наличием отягощенного акушерско-гинекологического анамнеза и при наличии задержки внутриутробного развития плода с симптоматикой нарушения его состояния показано родоразрешение путем проведения операции .
Профилактика плацентарной недостаточности заключается, в первую очередь, в устранении или коррекции факторов риска. Кроме того, она включает рекомендации по правильному питанию, назначение комплексных витаминов и минералов, мягких седативных средств растительного происхождения, а при необходимости - вышеупомянутых лекарственных препаратов.
Плацентарная недостаточность – это состояние, при котором плацента не способна выполнять свои функции. Почему развивается такая патология во время беременности? Чем грозит плацентарная недостаточность плоду?
Функции плаценты во время беременности
Плацента (плодное место) – это орган, связывающий ребенка с организмом матери. Плодное место формируется в 14-16 недель. На ранних сроках беременности все функции плаценты выполняет хорион (одна из оболочек плодного яйца).
По форме плацента напоминает круглый плоский диск. Она пронизана кровеносными сосудами, через которые происходит поступление питательных веществ к плоду. К моменту рождения ребенка плодное место весит около 500 г и достигает в диаметре до 16 см.
В норме плацента прикрепляется к одной из стенок матки. В некоторых случаях плодное место опускается слишком низко и достигает шейки матки, перекрывая внутренний зев. В течение беременности плацента может мигрировать и подниматься выше ко дну матки. Предлежанием плаценты называют состояние, при котором плодное место остается на уровне шейки матки после 32 недель. В этой ситуации рождение ребенка возможно только путем операции кесарево сечение.
Функции плаценты :
- поступление к плоду питательных веществ;
- газообмен (прохождение кислорода и выведение углекислого газа);
- защита от проникновения опасных веществ (лекарственных препаратов, антител матери);
- синтез прогестерона и других гормонов.
Если плацента не выполняет свои функции, говорят о ее недостаточности. Почему развивается такая патология во время беременности?
Причины плацентарной недостаточности
Выделяют первичную и вторичную плацентарную недостаточность. Первичная патология плодного места обусловлена нарушением ее структуры (в том числе строения сосудов). Такое случается при различных генетических заболеваниях, инфекционных процессах и гормональной недостаточности яичников.
Вторичная плацентарная недостаточность связана со следующими факторами:
- социальные проблемы (возраст матери более 30 и менее 18 лет, неполноценное питание, тяжелая физическая работа, стрессы);
- вредные привычки матери (курение, пристрастие к алкоголю);
- заболевания матери (гипертоническая болезнь, сахарный диабет и другие);
- гинекологические патологии (миома матки);
- осложнения беременности (гестоз, инфекции);
- многоплодная беременность;
- прием некоторых лекарственных препаратов;
- ионизирующее излучение.
Последствия плацентарной недостаточности
При воздействии любого из указанных факторов меняется кровоток в плаценте. Нарушается транспорт питательных веществ от матери к плоду, а также замедляется выведение углекислого газа и продуктов распада. Развивается гипоксия плода – состояние, характеризующееся выраженной нехваткой кислорода. В первую очередь от этого страдает нервная система еще не рожденного малыша. Последствия гипоксии сказываются после рождения, приводя к задержке развития ребенка и другим проблемам со здоровьем.
Замедление развития малыша может происходить еще внутриутробно. Недостаточное поступление питательных веществ приводит к тому, что плод плохо набирает в весе. В результате на свет появляется ребенок с низкой массой тела и различными врожденными заболеваниями. За такими детьми требуется особый уход в условиях стационара.
Признаки плацентарной недостаточности
Для диагностики заболевания применяется ультразвуковое исследование. Во время процедуры доктор осматривает плодное места и делает определенные замеры. По итогам обследования выставляется степень зрелости плаценты. От этого параметра во многом зависит прогноз и схема дальнейшего лечения.
Выделяют четыре степени зрелости плаценты:
- 0 степень – до 28 недель;
- 1 степень – от 28 до 33 недель;
- 2 степень – от 34 до 37 недель;
- 3 степень – после 37 недель.
О плацентарной недостаточности говорят в том случае, если степень зрелости плаценты не соответствует своему сроку. В конце беременности происходит закономерное старение плаценты, что проявляется отложением в ней кальцинатов. Такое состояние является нормой после 37 недель и не должно встречаться раньше этого срока.
Одновременно с ультразвуковым исследованием доктор проводит допплерографию. Этот метод позволяет оценить кровоток в сосудах плаценты и в пуповине. При плацентарной недостаточности очень часто обнаруживается нарушение маточно-плацентарного кровотока.
Выделяют три степени изменения кровотока в плаценте:
- I степень – развивается нарушение только в одной из частей кровотока (IA – страдает маточно-плацентарный кровоток; IB – нарушается плодово-плацентарный кровоток);
- II степень – нарушения и в маточно-плацентарном, и в плодово-плацентарном кровообращении;
- III степень – критический уровень кровоснабжения плода.
Для оценки состояния плаценты и кровотока ультразвуковое исследование проводится дважды за беременность – на сроке 22 и 32 недели (второй и третий скрининги). При необходимости УЗИ и допплерометрия повторяются так часто, как это необходимо.
После 34 недель для оценки состояния плода обязательно проводится КТГ (кардиотокография). Этот метод позволяет подсчитать сердцебиение малыша и выявить возможные нарушения. Результат измеряется в баллах. Допускается отклонение от 8 до 10 баллов. При результатах КТГ 6 и 7 баллов говорят о гипоксии плода. Если по данным КТГ удалось получить всего 5 баллов и ниже, проводится экстренное кесарево сечение. Такие результаты говорят о критическом состоянии плода и резком ухудшении кровотока в плаценте.
Лечение плацентарной недостаточности
Цель терапии – восстановить нормальный кровоток в плаценте и вернуть ей возможность выполнять все свои функции до самых родов. С этой целью назначаются препараты, активизирующие циркуляцию крови. В большинстве случаев используется актовегин и его аналоги. Препарат вводится внутривенно капельно. Курс лечения составляет от 5 до 10 дней.
В последнее время для восстановления функций плаценты в акушерской практике активно применяются антиагреганты (пентоксифиллин, дипиридамол). Эти средства не только улучают кровоток, но и разжижают кровь, препятствуя агрегации (склеиванию) тромбоцитов. Такая терапия активно применяется у женщин с гестозом, артериальной гипертензией и различными патологиями свертывающей системы крови.
Роды у женщин с плацентарной недостаточностью могут проходить через естественные родовые пути. Кесарево сечение проводится при критическом кровотоке (III степени по допплерометрии), а также при неудовлетворительном состоянии плода (КТГ менее 6 баллов). В этих ситуациях операция выполняется на любом сроке беременности. В остальных случаях вопрос решается индивидуально.
Специфической профилактики плацентарной недостаточности не разработано. Будущим мамам рекомендуется вести здоровый образ жизни, отказаться от вредных привычек и следить за своим рационом. При обострении любых хронических заболеваний следует не затягивать с визитом к врачу. Своевременное лечение болезней позволит предотвратить развитие плацентарной недостаточности во время беременности.
Нарушение функции плаценты - одна из основных причин перинатальной заболеваемости и смертности. В последние годы принято говорить о плацентарной недостаточности, это понятие еще не имеет клинического содержания, в то же время оно включено в международную статистическую классификацию болезней.
Недостаточность плаценты следует понимать как снижение ее способности поддерживать адекватный обмен между организмами матери и плода.
По классификации Федоровой и Калашниковой /1936/ различают первичную плацентарную недостаточность, возникшую до 16 нед. беременности, и вторичную, возникшую в более поздние сроки. Согласно этим данным, первичная недостаточность плаценты возникает в период имплантации, раннего эмбриогенеза и плацентации под влиянием разнообразных факторов: генетические, эндокринные, инфекционные; действукщих на гаметы родителей, зиготу, бластоцисту, формирующуюся плаценту и половой аппарат женщины в целом. Большое значение в развитии первичной плацентарной недостаточности имеет ферментативная несостоятельность децидуальной ткани /например при гипофункции яичников/, которая осуществляет трофику плодного яйца. Первичная плацентарная недостаточность проявляется анатомическими нарушениями строения, расположения и прикрепления плаценты,а также дефектами васкуляризации и нарушениями созревания хориона.
Вторичная плацентарная недостаточность развивается на фоне уже сформировавшейся плаценты под влиянием экзогенных Факторов. Как правило эта патология наблюдается во второй воловине беременности.
Плацентарная недостаточность может иметь острое и хроническое течение. Чаще всего острая плацентарная недостаточность возникает как следствие обширных нарушений в области кровообращения, при ургентных ситуациях в акушерстве (разрыве матки, отслойке плаценты, интраплацентарном тромбозе, внезапной смерти матери и др.). Хроническая плацентарная недостаточность более частая патология, наблюдается приблизительно у каждой 3-ей беременной группы высокого риска перинатальной патологии.
Перинатальная смертность при плацентарной недостаточности достигает 60 промили. Хроническая плацентарная недостаточность может развиваться сравнительно рано /в начале второй воловины беременности/ и протекать длительно от нескольких недель до нескольких месяцев/.
В зависимости от компенсаторно-приспособительного резерва плацент эту патологию принято делить еще на декомпенсированную, субкомпенсированную и компенсированную форму, основываясь на состоянии плода и степени его недоразвития.
Этиология и патогенез плацентарной недостаточности
1.Причинами острого нарушения функций плаценты являются осложнения беременности и экстрагенитальные заболевания, возникающие в процессе гестации и родов. К ним прежде всего относятся поздние гестозы /нефропатия,. преэклампсия, эклампсия/, хронические гломеруло- и пиелонефриты, сахарный диабет, грипп, острые респираторные вирусные инфекции и др. Нередко причиной острого нарушения функции плаценты являются аномалии ее расположения /предлежание, низкое прикрепление/,а также дефекты развития /узлы пуповины, короткость пуповины и др/.
Патогенез острой плацентарной недостаточности зависит от ее формы. При остром геморогическом инфаркте плаценты происходят изменения как в материнской,так и в плодовых частях плаценты. Считается, что в начале повреждается материнское кровообращение в межворсинчатом пространстве в результате изменений в спиральных артериях.
К острой плацентарной недостаточности приводит образование интраплацентарных тромбов. Локальное прекращение плодового кровообращения в одном из кателедонов известно под названием "нодулярная ишемия".
Наиболее опасной для матери и плода является преждевременная отслойка нормально и низко расположенной плаценты. При этом в генезе апоплексии плаценты ведущую роль играют застойные явления в межворсинчатом пространстве.
При механическом повреждении плодового кровотока в пуповине происходят вторичные повреждения в межворсинчатом пространстве плаценты.